Смертельный грибок шагает по планете: 45% инфицированных умирают в течение 90 дней.
Грибок под названием candida auris стал известен науке еще в 2009 году: тогда его впервые обнаружили у пожилой азиатки.
С тех пор противодействие грибку так и не создано.
Он устойчив к любым современным противогрибковым препаратам.
Правительства стран, больницы и доктора предпочитали держать в секрете случаи заражения людей опасным грибком.
Но вчера в газете "Нью-Йорк Таймс" появилась большая статья, в которой врачи начали бить тревогу.
В мае 2018 года пожилой мужчина был госпитализирован в один из бруклинских госпиталей (США, Нью-Йорк).
Анализ крови показал, что он был заражен новым микробом candida auris, загадочным и смертоносным.
Врачи быстро изолировали его в отдельное помещение больницы.
Пожилой мужчина умер после 90 дней пребывания в больнице, но грибок candida auris - нет.
Исследования показали, что он был повсюду в палате, где находился больной.
Грибок распространился настолько агрессивно по всей палате, что больнице потребовалось приобрести специальное чистящее оборудование, чтобы избавиться от него.
Пришлось даже отодрать и уничтожить потолочные и напольные плитки.
Грибок candida auris охотится на людей с ослабленной иммунной системой и распространяется по всему земному шару.
Случаи заражения опасным грибком зафиксированы, в том числе, в России.
Candida auris настолько живучий, что современные противогрибковые препараты не представляют для него никакой угрозы.
Это делает его примером одной из самых трудноразрешимых угроз для здоровья человечества: роста числа лекарственно-устойчивых инфекций.
В настоящее время только в США зарегистрировано 587 случаев заражения опасным грибком.
Научный журнал "Новые инфекционные заболевания" опубликовал в прошлом году исследование, которое показало, что 45% пациентов умерли в течение 90 дней после постановки диагноза заражения грибком candida auris.
Симптомами заболевания являются лихорадка, слабость и усталость.
Поэтому распознать инфекцию без проведения специальных тестов невозможно.
Конечно, шанс подцепить опасный грибок ничтожно мал, особенно если у вас здоровый иммунитет.
И врачи вроде бы контролируют ситуацию.
Но что, если грибок мутирует или ситуация выйдет из под контроля?
И почему уже 10 лет не разработано противоядие?
Вопросы, вопросы...
Кандида аурис – последний из открытых к настоящему времени грибков рода Candida.
И, как показывают исследования, самый опасный.
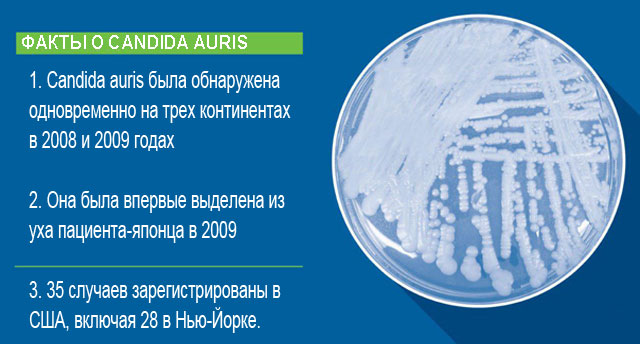
Впервые выделен из внутреннего уха в 2009 году у пожилого японского пациента, поэтому получил такое название («auris» по-латыни – ухо). В течение следующих четырех лет отдельные случаи зарегистрированы в странах Европы и Азии. Самая большая вспышка заболеваемости возникла в США в начале 2013 года, когда грибковая инфекция была найдена более чем у 30 человек. На территории Российской Федерации ни одного зафиксированного случая нет, что, возможно, связано со сложностью диагностики возбудителя.
По строению грибок похож на всех остальных представителей своего рода. Так же размножается с помощью быстрого деления клетки, поэтому его относят к дрожжеподобным. Обладает более выраженной патогенностью (способностью причинять вред организму хозяина) в сравнении с другими представителями группы.
Главные особенности этого вида кандидоза:
Способность быстро проникать в кровеносное русло, поражать внутренние органы.
Высокая устойчивость ко всем известным противогрибковым лекарственным средствам (резистентность к разным группам доходит до 30–60 %).
Летальность в случае заражения составляет более 60 %.
Исследования особенностей возбудителя продолжают и сейчас. Большая часть вопросов о путях заражения, распространения и лечения грибковой инфекции до сих пор открыты.
Что известно о грибке
Одинаково поражает мужчин и женщин
Вызывает болезнь только у крайне ослабленных пациентов
Не приводит к патологии у здоровых людей
Может какое-то время присутствовать на коже у тех, кто контактировал с зараженным (носительство грибка)
В норме не живет среди микроорганизмов, которые постоянно обитают на коже и слизистых у здорового человека
Пока зарегистрированы только госпитальные случаи патологии
Где его можно выявить
Кровь
Моча
Слизь дыхательных путей
Отделяемое с раны после операции
Область установки катетера для внутривенных вливаний
Кожа, в месте контакта с зараженной средой
Где можно обнаружить такой грибок
Особенности жизнедеятельности грибка вне организма зараженного пациента или носителя возбудителя не известны. Проблемы с ответом на этот вопрос связаны:
с крайне сложной и дорогостоящей процедурой выявления;
большой внешней схожестью с другими кандидами;
отсутствием проявлений болезни у здоровых людей.
Случаев выявления Кандиды Аурис вне больниц и госпиталей не было. Возбудители в разных странах имеют различия в строении и патогенности, поэтому есть предположение о спонтанных мутациях уже имеющихся грибковых популяций под действием внешних факторов, что ведет к появлению Candida auris. Но эта теория пока не подтверждена.
Кто болеет
Болезнь возникает только у пациентов с тяжелыми формами дефицита иммунной системы. К этому приводят:
операции по пересадке тканей и органов на фоне проведения почти полного подавления собственной защиты организма, чтобы избежать отторжения органа;
длительное обездвиживание по причине инсульта, травмы головы, вегетативного состояния (нет активности коры головного мозга), с постоянным венозным доступом через катетер и (или) подключением к аппаратуре, которая поддерживает дыхание (ИВЛ);
СПИД в последней фазе развития болезни;
онкологическая патология 4 стадии, после проведения паллиативного химиолучевого и хирургического лечения.
Женщины и мужчины болеют одинаково часто, половых различий у этой грибковой инфекции нет. Возраст заболевших в большинстве более 65–70 лет, но предполагают, что груднички более уязвимы к патологии в силу незрелости систем защиты от грибков. Что сопровождает больший процент летальности от болезни.
Факторы риска
К ним относят предрасполагающие к развитию патологии состояния, которые усиливают дефект в иммунной защите как местно, так и изнутри:
Сахарный диабет, даже в стадии компенсации уровня глюкозы.
Длительное применение и (или) частую смену антибактериальных препаратов.
Нарушение питания со значительной потерей веса (анорексия), особенно у пациентов, которые получают внутривенное или зондовое введение пищи.
Длительное применение больших доз гормонов (глюкокортикоидов).
Симптомы: как проявляет себя патология
Candida auris отличает от остальных видов кандидозной инфекции способность молниеносно проникать в кровеносное русло, вызывая грибковый сепсис: распространение возбудителя по всем внутренним органам.
Наличие в крови грибка ведет к следующему:
нарушению функций доставки кислорода к тканям;
снижению поступления питательных веществ;
ослаблению всех видов защиты организма.
Из системы кровотока возбудитель проникает в печень, легкие, почки, головной мозг и сердце. Размножение в них грибковой популяции постепенно снижает функциональную активность органов, ведет к развитию полиорганной недостаточности.
Состояние пациентов быстро переходит в крайнюю степень тяжести, что проявляет себя:
частым сердцебиением (> 100–120 в мин);
значительным снижением давления (< 80 на 40);
учащением дыхания (> 25–30 в мин);
уменьшением количества отделяемой мочи (< 500–200 мл за сутки);
нарастающей слабостью: человек не может даже повернуться в кровати;
нарушением уровня сознания: от оглушения до комы;
ростом в крови почечных и печеночных проб (креатинин, билирубин);
развитием диабета на фоне нарушения функции поджелудочной железы.
Смерть наступает у 60–70 % заболевших из-за отказа внутренних органов на фоне полной устойчивости грибка к проводимой терапии. Время развития патологии – около одной недели.
Особенности диагностики
Сложность установки верного диагноза в том, что обычными методами (осмотр под микроскопом, высевание на питательную среду) грибок не определить.
Возбудитель по форме практически идентичен другим представителям Candida (haemulonii, sake и famata). Для его выявления нужно проводить специализированное молекулярное исследование, которое определяет ДНК (носитель генетического материала) грибка. Но и здесь есть сложность: чтобы аппарат смог определить возбудителя, пример ДНК должен быть в его базе данных.
Аппараты такого формата, в которые внесены сведения о генетике грибка, есть только в крупных городах. Исследование высокотехнологично, а потому один анализ очень дорогой. Учитывая эти особенности, поставить молекулярное исследование пациентов с кандидозом на поток в настоящее время невозможно.
Только клиническое подозрение на инфицирование Candida auris может стать поводом для проведения обследования. На это указывает:
Тяжесть течения болезни.
Быстрое развитие симптомов.
Наличие возбудителя в крови.
Признаки поражения внутренних органов.
Отношение к группе риска по развитию такой инфекции.
Принципы лечения
Сложность терапии грибковой инфекции, вызванной Кандида Аурис, – высокий процент нечувствительности ко всем видам антигрибковых лекарственных препаратов. Стандарт лечения внутренних форм кандидозной инфекции – Флуконазол, но возбудитель не реагирует на него в 60 % случаев. К Амфотерицину B нечувствительна одна треть грибков этого вида, а к препаратам других групп – более половины.
Сочетать лекарства с противокандидозной активностью крайне опасно ввиду роста негативных эффектов, хотя это один из предложенных вариантов терапии.
Медицинским сообществом США, как страны, где зарегистрировано наибольшее количество заболевших, разработаны схемы лечения:
Анидулафунгин
Начальная дозировка 200 мг 1 раз в сутки 4 дня подряд
Далее по 100 мг 1 раз в сутки 4–10 дней подряд
Каспофунгин
Начальная дозировка 70 мг 1 р./сут. 4 дн.
Далее 50 мг 1 р./сут. 4–10 дн.
Микафунгин
100 мг 1 р/сут. 8–14 дней
Также идут клинические испытания нового таблетированного противогрибкового препарата, который активен в отношении Candida auris. Лекарство разработано в США.

Источник:
https://omolochnice.com/obshch...
https://im0-tub-ru.yandex.net/...












Оценил 21 человек
36 кармы